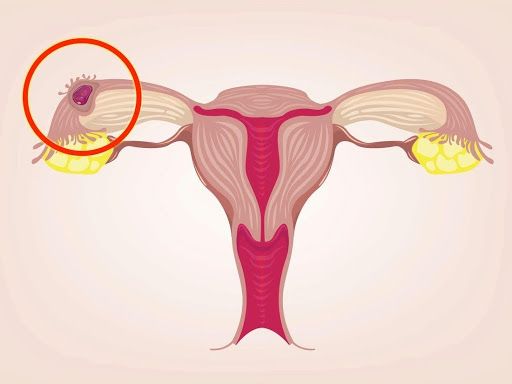
اگر تخمک آزاد شده از تخمدان در لوله فالوپ یا لوله رحمی با اسپرم لقاح کند و سپس تخمک بارور وارد رحم شده و در دیواره رحم لانه گزینی کند، بارداری طبیعی رخ داده است. حال اگر این تخمک بارور در هر جایی به جز دیواره رحم لانه گزینی و رشد کند، حاملگی خارج از رحم شکل گرفته است.
حاملگی خارج از رحم خیلی شایع نیست و در درصد کمی از زنان باردار رخ میدهد و البته عواملی وجود دارد که احتمال بروز حاملگی خارج از رحم را افزایش میدهد. این رخداد برای سلامت مادر بسیار خطرناک است و به محض تشخیص، فرایند درمان باید آغاز شود. اگر حاملگی خارج از رحم رخ دهد، امکان ادامه بارداری وجود ندارد و جنین باید از رحم خارج شود در غیر این صورت این وضعیت موجب مرگ مادر در اثر خونریزی شدید میشود.
علائم حاملگی خارج از رحم
-
حالت تهوع و استفراغ:
حالت تهوع از علائم رایج باردای است اما اگر با علائم دیگر همراه شود، ممکن است نشانهی خطری جدی باشد. -
لکه بینی یا خونریزی از واژن:
اگر تست حاملگی مثبت باشد و همچنان خونریزی همچون عادت ماهیانه خفیف مشاهده شود، احتمالا نشانهی خطر است. این خونریزی میتواند مداوم و دورهای، شدید یا خفیف باشد. -
درد شکمی و تیر کشیدن زیر شکم یا لگن:
ممکن است در هنگام فعالیتهای معمولی و روزمره، درد و حساسیت لگنی و شکمی رخ دهد. این دردها ناگهانی، مداوم و شدید و خفیف میتواند باشد. -
احساس درد در سرشانه ها:
حساسیت زیر دل و شکم در دوران باردای میتواند علل گوناگونی داشته باشد، اما درد در سرشانهها به ویژه هنگام دراز کشیدن از نشانههای اصلی پارگی لولههای رحم و خونریزی داخلی است که به دلیل حاملگی خارج از رحم رخ داده است. به محض مشاهده این درد، باید سریعا به پزشک متخصص مراجعه شود. -
تپش قلب، ضربان ضعیف و غش کردن:
پارگی لوله رحم و خونریزی داخلی، در بدن مادر منجر به ضعف، سرگیجه، شوک، رنگپریدگی، تپش قلب شدید و حتی غش و از حال رفتن میشود.

دلایل بروز حاملگی خارج از رحم
دلایل متنوعی در بروز این حادثه موثرند ولی در هر بیمار علت بزور ممکن است با بیمار دیگر متفاوت باشد.
-
بیماریهای مقاربتی:
این بیماری ها در اکثر موارد در اثر رابطه جنسی پرخطر و محافظت نشده ایجاد میشود که سلامت مادر و جنین با خطر مواجه میکند. -
سابقه حاملگی خارج از رحم در خود فرد و خانواده:
اگر خود فرد قبلا دچار این عارضه شده باشد، احتمال وقوع مجدد آن به ۱۰ درصد افزایش پیدا میکند. -
بارداری در سنین بالای ۳۵ سال:
در افرادی که در سنین بالاتر اقدام به فرزندآوری میکنند، به دلیل تغییر وضعیت و عملکرد لوله ها، ریسک وقوع حاملگی خارج از رحم افزایش مییابد. -
آندومتریوز:
آندومتریوز یک نوع بیماری است که باعث زخم شدن لوله های رحم میشود و احتمال حاملگی خارج از رحم را افزایش میدهد. -
سیگار کشیدن:
مصرف سیگار در عملکرد طبیعی لوله های رحم اختلال ایجاد میکند.
برای تشخیص و درمان میتوانید از بهترین دکتر زنان و زایمان مشاوره آنلاین و نوبت حضوری اینترنتی دریافت کنید. عواملی دیگر همچون استفاده از داروهای درمان کننده نازایی، عفونت در لگن و دستگاه تناسلی، جراحی لگن، بستن ناقص و نامناسب لوله های رحم، حامله شدن با استفاده از روش های کمک باروری مثل IVF، حامله شدن با وجود داشتن IUD احتمال بارداری خارج از رحم را افزایش میدهد.
تشخیص
تشخیص این عارضه اندکی دشوار است. پزشک متخصص بعد از مشاهده علائم اولیه این عارضه، اقداماتی از جمله معاینه، سونوگرافی و آزمایش خون انجام میدهد تا تشخیص دقیقی داشته باشد.
-
معاینه:
پزشک زنان و زایمان با معاینات واژینال و شکمی کار خود را آغاز میکند. پزشک درباره هرگونه ترشح و خونریزی واژینال از بیمار سوالاتی میپرسد و با نتایج معاینه تطبیق میدهد. اگر بیمار هنگام معاینه شکم، احساس درد کند، احتمال حاملگی خارج از رحم بالا خواهد بود.در معاینه شکمی پزشک سعی در پیدا کردن هر نوع توده شکمی یا تغییر در اندازه رحم یا تخمدان است. -
آزمایش خون و ادرار:
پزشک پس معاینه، آزمایش خون و ادارد را تجویز میکند تا توسط آنها، میزان سطح هورمون بارداری در بیمار اندازه گیری شود. اگر میزان این هورمون از میزان طبیعی و معمول کمتر بود، احتمال حاملگی خارج از رحم وجود دارد. اگر بیمار سایر علائم حاملگی خارج از رحم را نداشت، آزمایش خون در ۴۸ ساعت آینده تجویز میشود. عدم افزایش هورمون بارداری در این آزمایش خون نمایانگر سقط جنین یا حاملگی خارج از رحم است. -
سونوگرافی:
اگر آزمایش های فرد نشان دهنده بارداری باشند ولی در سونوگرافی، جنین در رحم به هیچ وجه قابل مشاهده نباشد احتمالا حاملگی، خارج از رحم اتفاق افتاده است. در حالت پزشک برای اطمینان بیشتر سونوگرافی واژینال انجام میدهد.
انواع درمان حاملگی خارج از رحم چگونه است؟
شیوه درمان مناسب این عارضه، با توجه به زمان تشخیص، بزرگی رحم جنین و امکانات پزشکی در ارتباط است. انواع درمان های حاملگی خارج از رحم عبارتند از:
-
درمان به وسیله دارو:
در صورتی که پزشک نسبت به تشخیص خود مطمئن باشد و جنین نیز کوچک باشد، درمان دارویی توصیه میشود. در این روش داروی متوترکسات به عضله بیمار تزریق میشود و پس ورود به جریان خون، به بدن جنین میرسد. این دارو رشد سلولهای جفت را متوقف کرده و موجب پایان بارداری میشود و به مرور زمان سلول های جنین جذب بدن مادر میشود. گرفتگی عضلات، دردهای شکمی، حالت تهوع، سرگیجه و استفراغ به معنای اثربخشی دارو در بدن بیمار است. در دورانی که بیمار تحت این دارو است نباید از داروهای مسکن ضدالتهابی مثل ایبوپروفن، آسپرین و ناپروکسن و حتی فولیک اسید مصرف کند. همچنین بیمار باید از برقراری رابطه جنسی و مصرف الکل نیز پرهیز کند. اگر علائمی شدید مثل خونریزی، دردهای غیرقابل تحمل شکمی، تپش قلب، رنگ پریدگی یا غش در بیمار مشاهده شد، سریعاً با اورژانس تماس بگیرید. -
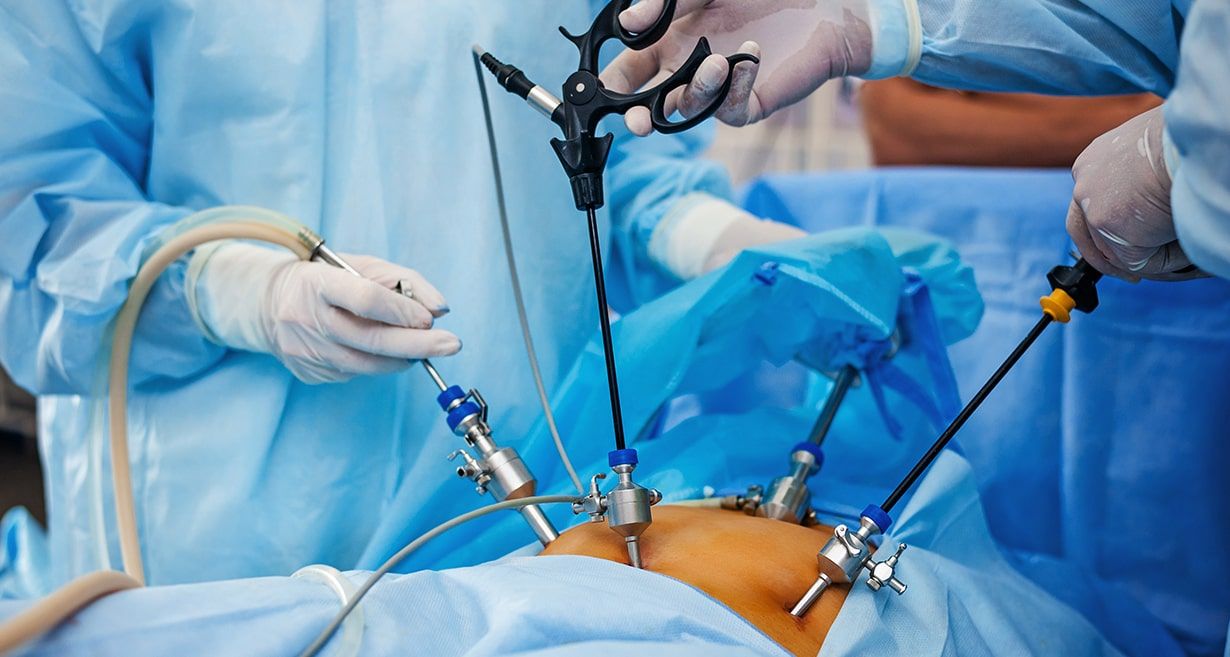
جراحی لاپاروسکوپی:
اگر بیمار حساسیت دارویی داشته باشد یا درد و خونریزی به حدی شدید باشد که امکان صبر کردن برای اثر کردن دارو وجود نداشته باشد و جنین نسبتاً کوچک باشد، نیاز با انجام عمل جراحی لاپاراسکوپی است. این نوع جراحی با بیهوشی کامل انجام میشود و نیاز به یک هفته استراحت دارد. اگر پزشک تشخیص دهد، لوله های رحم نیز برداشته میشود. بعد از عمل به طور مرتب باید آزمایش خون انجام شود. -
جراحی شکمی:
اگر جنین به اندازهای بزرگ باشد که انجام لاپاروسکوپی امکانپذیر نباشد، عمل جراحی از طریق باز کردن شکم و برداشتن جنین انجام میشود. این جراحی نیاز به شش هفته استراحت دارد. در دوران نقاهت بیمار احساس نفخ و دردهای شکمی خواهد داشت و باید داروهای مکمل مصرف شود و به طور مرتب آزمایش خون انجام شود. در این عمل نیز ممکن است به تشخیص پزشک متخصص لوله های رحم برداشته شود.







دیدگاه ها